脳腫瘍
脳腫瘍に対しては、術中神経モニタリング装置、術中ナビゲーションシステム、神経内視鏡などの最新鋭の手術補助装置を駆使して手術を行い、良好な成績を挙げています。術後は必要に応じて放射線治療、各種化学療法を行っており、遺伝子解析結果に基づいた最新の集学的治療を行っています。また、小児脳腫瘍においては中国四国の小児がん拠点病院として随一の診療実績があり、難しい乳児や小児の腫瘍摘出手術も数多く成功させています。
対象疾患
| 膠芽腫 | Glioblastoma, IDH-wildtype |
|---|---|
| 星細胞腫 | Astrocytoma, IDH-mutant, grade 2-4 |
| 乏突起膠腫 | Oligodendroglioma, IDH-mutant & 1p/19q codeletd |
| びまん性中心性グリオーマ | Diffuse midline glioma, H3 K27-altered |
| 毛様細胞性星細胞腫 | Pilocytic astrocytoma |
| 多形黄色星細胞腫 | Pleomorphic xanthoastrocytoma(PXA) |
| 星芽腫 | Astroblastoma, MN1-altered |
| その他のグリオーマ | Diffuse hemispheric glioma, H3 G34-mutant; Diffuse astrocytoma, MYB- or MYBL1-altered; Diffuse low-grade glioma, MAPK pathway-altered; Infant-type hemispheric glioma; etc. |
| 髄芽腫 | Medulloblastoma, WNT-activated; SHH-activated; non-WNT/non-SHH |
| 上衣腫 | Posterior fossa ependymoma, Supratentorial ependymoma |
| 異型奇形腫様ラブドイド腫瘍 | Atypical teratoid/rhabdoid tumor (AT/RT) |
| その他の胎児性がん | Embryonal tumor with multilayered rosettes; CNS neuroblastoma, FOXR2-activated; etc. |
| 中枢神経原発悪性リンパ腫 | Primary central nervous system lymphoma(PCNSL) |
| 髄膜腫 | Meningioma |
| 孤立性線維性腫瘍 | Solitary fibrous tumor |
| 神経鞘腫 | Schwannoma |
| 胚細胞腫瘍 | Germ cell tumor |
| ジャーミノーマ | Germinoma |
| 奇形腫 | Teratoma |
| 転移性脳腫瘍 | Brain metastases |
はじめに
脳腫瘍とは、“頭蓋内に発生するあらゆる新生物”を指し、脳自体からだけではなく、脳を包んでいる髄膜や脳神経など、あらゆる組織から発生します。近年は頭部MRIの普及により、腫瘍がまだ小さな段階で発見されることが多くなりましたが、治療方法は腫瘍の種類や部位、成長速度などによって異なります。脳腫瘍は精確な診断と脳機能を損なわない綿密な手術戦略が重要です。各種画像検査の結果から、腫瘍の種類、部位、サイズなどを十分に考慮した上で、手術や放射線治療を提案したり、手術などの介入は行わず外来通院で経過をみていくこともあります。広島大学では最先端の画像診断技術を駆使して脳腫瘍の質的診断を行い、高度な技術により最小限の開頭と脳切開による腫瘍摘出手術を心掛けています。また、小児脳腫瘍においては中国四国の小児がん拠点病院として随一の診療実績があり、難しい乳児や小児の腫瘍摘出手術も数多く成功させています。転移性脳腫瘍についても手術のみならず、分子標的薬や定位放射線照射を駆使して治療方針を決定しています。
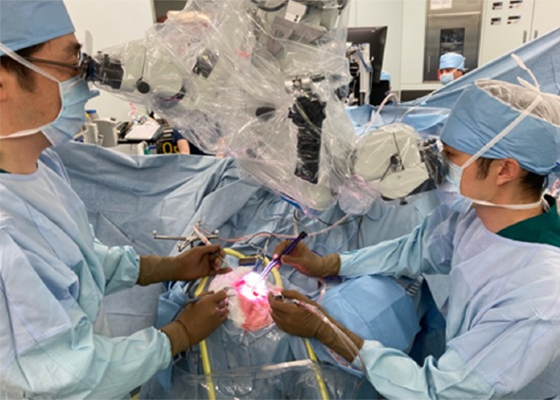
情報統合型のスマート手術室 SCOTとグリオーマ手術
広島大学は世界初の情報統合型のスマート手術室「SCOT(Smart Cyber Operating Theaterの略)」を2016年に導入しました。SCOTは、多種多様な機器から基本手術機器、術中画像診断機器、患者生体信号機器などを、術中MRIを中心とした情報統合可能な形にパッケージ化しています。そして、手術室全体をネットワーク化し、リアルタイムで各機器からの情報、術野画像、患者さんの生体情報、手術ナビゲーション情報などを収集し、情報を統合することで、手術の精度と安全性を向上させることに成功しています。0.4Tドーナツ型オープンMRIは覚醒下手術にも対応可能で、切除する範囲の情報や進行状況を確認しながら手術を進められます。腫瘍の取り残しの有無について確認した画像情報をナビゲーション上へ迅速に更新できるため、手術時間が短縮し、患者さんの負担も軽減します。SCOTの威力が最も発揮されるのが、脳腫瘍の中でも特に難しいとされる成人の代表的な悪性脳腫瘍であるグリオーマの手術です。浸潤性のグリオーマでは、正常脳の中に腫瘍が入り込んでおり、境界が不明瞭な部分があります。浸潤部位によっては、切除により正常脳も損傷を受けると、重要な脳機能を喪失することになります。腫瘍の切除率が高いほど生命予後は延長しますが、切除の結果として社会生活や日常生活の質に影響してしまう場合があります。広島大学では患者さんの希望を含めてQOLが維持できるように正常脳を温存しつつ、腫瘍の最大限の摘出を目指しています。

覚醒下手術と脳機能温存手術
脳腫瘍の摘出術、特にグリオーマの手術は、全国的には腫瘍を取り囲んで大きく開頭することが多いです。その理由として、グリオーマは腫瘍細胞が脳に染み込むように広がるため、手術で取り切れないことが多いことが挙げられます。切除範囲の決定のために大きな開頭を行い、正常な部分も含めて脳を広範囲に露出して脳機能の検査(脳機能マッピング)を施行してから切除可能な範囲を決定して切除する、という考え方に基づきます。一方、最新の海外の報告では、熟練した術者であれば脳機能マッピングが必要なグリオーマの手術において、画像上の腫瘍切除に最小限必要な部分だけを露出して、その部分のマッピングを丁寧に行い切除範囲を決定した場合も成績は変わらないとされています。広島大学では最小限の開頭による低侵襲手術を心掛けています。小さい開頭の利点は創部が小さく見た目が違うこと、出血量が少なく済むため体のダメージが小さいこと、手術時間が短縮されること、術後の創部痛が軽く、創部トラブルのリスクが低減されること、回復が早く入院期間が短縮可能なことなどです。
広島大学では言語野・運動野とその周辺病変に対して覚醒下手術を行っています。また、運動神経・感覚神経・視路の周辺の病変に対して、機能温存を目的とした運動誘発電位・体性感覚誘発電位・視覚誘発電位によるモニタリングを行い、後頭蓋窩・脳幹病変に対しては聴性脳幹反応や眼球運動・顔面運動・咽頭の運動などのモニタリングも積極的に行い、最大限の腫瘍摘出と機能温存を両立させています。
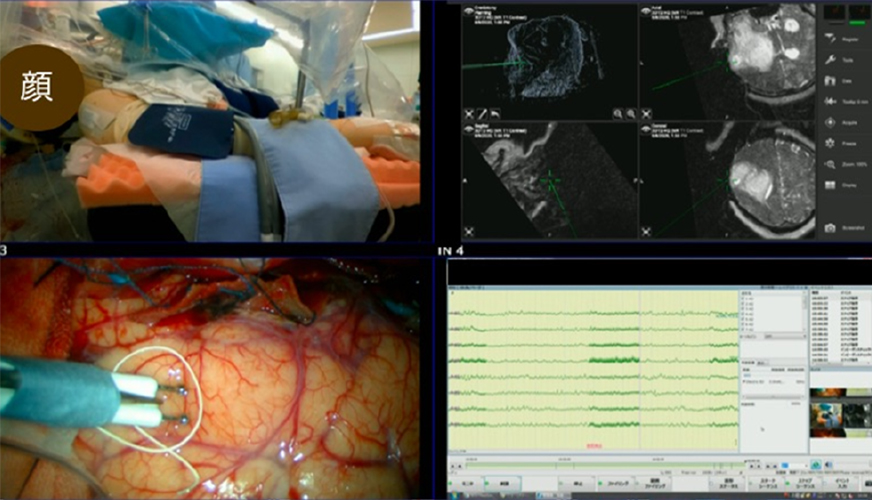
術中MRI併用覚醒下手術-1
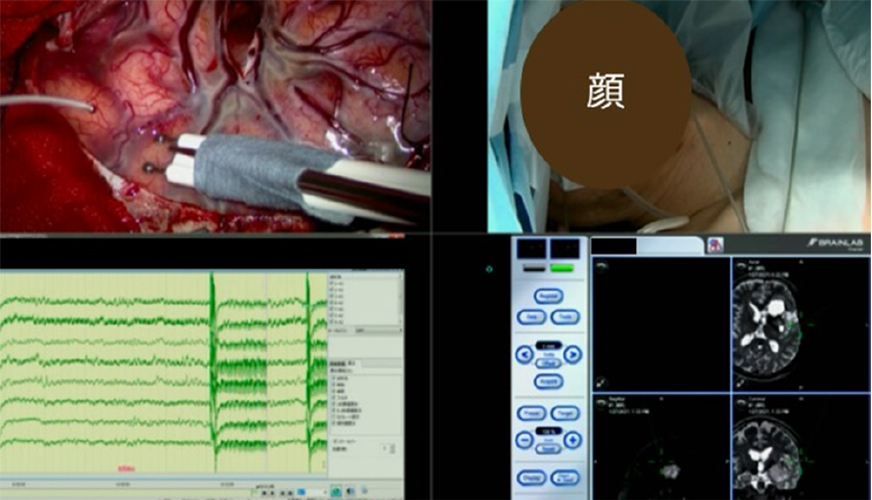
術中MRI併用覚醒下手術-2
中国四国地方唯一の小児がん拠点病院
広島大学は中国四国の小児がん拠点病院として、多くの乳幼児・小児の脳腫瘍の症例を引き受け、その治療実績は全国でも有数です。
小児脳腫瘍は診断が難しいため、症状が重くなり、病状も進行した状態となってようやく来院されることが多いという特徴があります。また、小児脳腫瘍は悪性・良性を含め種類が多く遺伝子変異の知識が必要な上に、手術と術後管理が難しい病気です。放射線治療や化学療法を含めた薬物療法についても長期的な視点に立ち、綿密に計画する必要があります。しかし、小児の脳腫瘍を診る専門医はほとんどいないため、広島大学には中国四国から小児脳腫瘍の患者さんが集ってきます。広島大学の脳腫瘍チームは小児の脳腫瘍の手術・放射線治療・抗がん剤治療・分子標的療法に精通しており、内視鏡チームとも連携して低侵襲の手術を提供しています。また、最善の治療方針を提示すべく、関連する診療科とも連携しています。小児脳腫瘍の後遺症や晩期障害(治療後5年以上経過してから起こる障害)の予防や対策にも力を入れ、小児脳腫瘍経験者の生活の質の向上と治療開発を大切にしています。


その他の腫瘍について(頭蓋底腫瘍含め)
手術治療においては、手術方法・技術の発達、手術支援機器の発達などで、従前は治療困難であった部位や病変に対しても、治療成績が向上しています。原発性脳腫瘍の6割~7割を占める良性脳腫瘍の代表は髄膜腫、下垂体腺腫、神経鞘腫等ですが、脳腫瘍の場合はたとえ“良性”といっても、頭蓋の奥深い場所に発生している場合や、重要な脳組織に近接している場合は、すべてが良好な経過をたどるわけではありません。
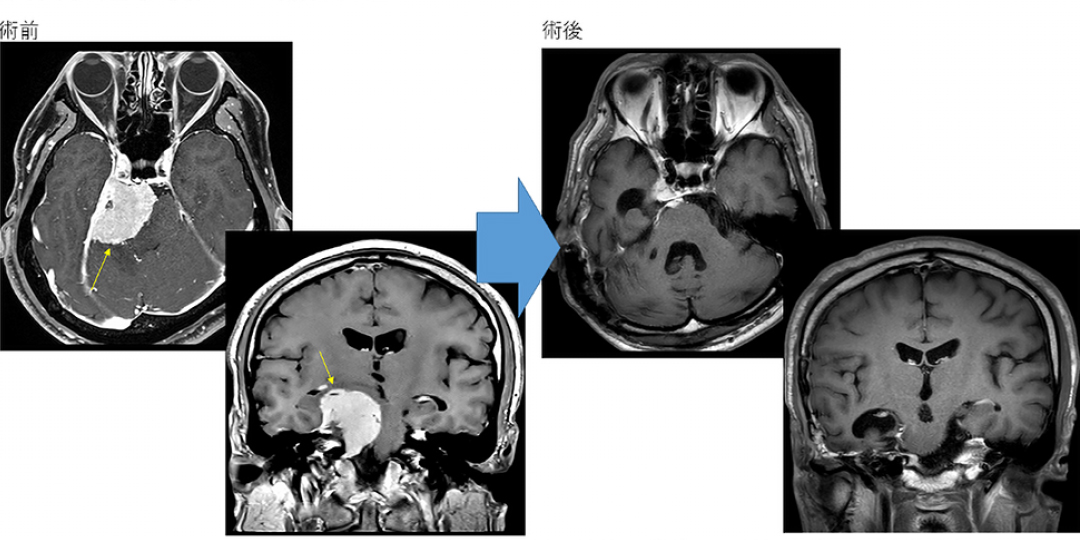
髄膜腫について
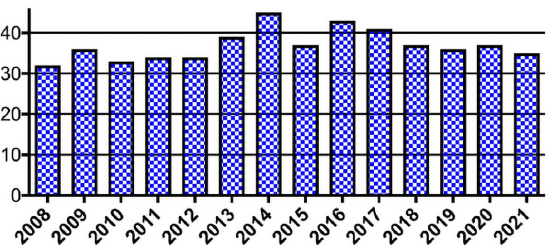
脳を覆う髄膜に接している部位からであればどこでも発生し、脳を圧迫するように成長します。発生部位は大きく円蓋部と頭蓋底部に分けられ、頭蓋底部は様々な神経や血管が通っているため、頭蓋底部髄膜腫は無症状で全摘出できる可能性が減ります。髄膜腫は小さいうちは無症状のことが多いですが、大きくなってくると周囲の脳や脳神経を圧迫して症状を呈します。脳の圧迫による局所症状として、運動麻痺や言語障害、感覚障害、視野障害、高次機能障害、痙攣発作を呈し、脳神経への圧迫症状として、視力障害や聴力障害、顔面麻痺、嚥下障害などを呈することがありますが、これらの症状は髄膜腫が生じた部位により異なります。また、腫瘍が非常に大きくなると頭蓋内圧亢進症状(頭痛、嘔気、視力障害、意識障害)を示すようになります。
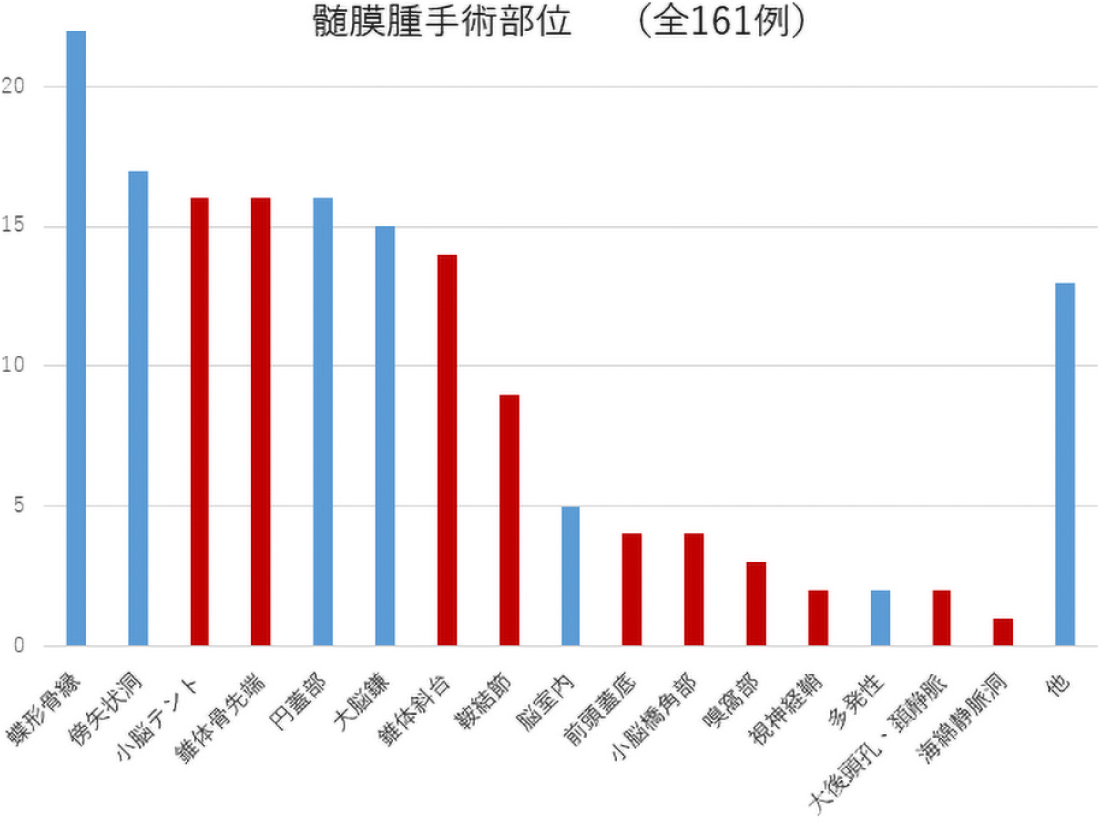
(2013年からの6年間、赤は頭蓋底部発生)
サイズの小さなもの、無症状かつ経過中にもサイズ増大を示さないようなものは、慎重に経過観察となります。しかし、すでに前述のような症状を呈しているもの、あるいは無症状でもサイズの大きいものや増大傾向を示すものについては、外科的治療適応となります。

開頭での手術では、主に手術用の顕微鏡を用いて行いますが、その際には神経機能を温存するために、神経モニタリングを行い、ナビゲーションシステムを使用して手術がより安全に行うことができるようになっています。
頭蓋底に発生する髄膜腫は、それぞれの場所で巻き込まれる神経や脳に違いがありますし、手術方法や難しさも変わってきます。
腫瘍が、頭蓋内から頭蓋外に伸展しながら腫瘍が増大することもあり、頭蓋底部の広範な再建を必要とする手術を行う必要がある場合があります。広島大学では耳鼻咽喉科・頭頸部外科、形成外科とも連携しながら、難しい頭蓋底疾患にも総合力で治療にあたっています。
広範囲頭蓋底腫瘍切除・再建術※の手術件数
| 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | |
|---|---|---|---|---|---|
| 脳神経外科 | 8 | 9 | 7 | 10 | 13 |
| 耳鼻科 | 1 | 2 | 0 | 0 | 2 |
眼窩内または副鼻腔に及ぶ腫瘍に対する眼窩内または副鼻腔を含む前頭蓋底切除による腫瘍摘出および再建術、海綿静脈洞に及ぶ腫瘍に対する海綿静脈洞の開放を伴う腫瘍切除および再建術、錐体骨・斜台の腫瘍に対する経口的腫瘍摘出または錐体骨削除・S状静脈洞露出による腫瘍摘出および再建術、頸静脈孔周辺部腫瘍に対するS状静脈洞露出を伴う頸静脈孔開放術による腫瘍摘出および再建術
神経鞘腫について
原発性脳腫瘍の約10%を占めており、30~70歳の成人に多く、やや女性に多い良性腫瘍です。いわゆる「聴神経腫瘍」と呼ばれる前庭神経由来の神経鞘腫が大半を占めます。

聴神経腫瘍は、聴力低下や耳鳴り等の聴覚症状で発症することが多いですが、めまいやふらつき、顔面や舌のしびれなどで発症することも珍しくありません。
広島大学脳神経外科では、小型の聴神経腫瘍については慎重に外来で経過をみることが多く、腫瘍が大きくなり脳幹部を強く圧迫するものや、放射線治療が効きにくいとされる嚢胞成分が多いものなどに対しては、手術を行っています。

聴神経腫瘍の手術は顔面神経機能、聴機能存など脳神経機能を可能な限り温存することが必要であり、脳神経外科手術の中でも難しい手術となります。手術では顔面神経モニタリングや聴性脳幹反応、蝸牛神経モニタリングなどの神経モニタリングを行うことで、神経機能の温存を目指したより安全な手術が可能となり、全摘出率、神経温存率ともに成績は向上しています。

その他頭蓋底外科について
頭蓋底外科の技術を駆使して、眼窩内腫瘍、頭蓋骨腫瘍など特殊な腫瘍や、頭蓋底の骨切りが必要な小児頭蓋骨早期癒合症の治療等も行っています。


